Análisis profundo acerca de la fibrosis pulmonar y su relación con la artritis reumatoide
- Estudiante Gimnasio Campestre
Correspondencia para los autores:
nicolas.saez@campestre.edu.co
Recibido: 15 de octubre de 2025
Aceptado: 5 de noviembre de 2025
Table of Contents
RESUMEN
La fibrosis pulmonar (FP) es una enfermedad intersticial caracterizada por una cicatrización del tejido pulmonar, lo que afecta la función respiratoria. La artritis reumatoide (AR) es una enfermedad autoinmune que conduce a varias complicaciones pulmonares, como la enfermedad pulmonar intersticial difusa asociada a AR (EPID-AR). Dado que ha habido una falta de estudio en este campo, el diagnóstico y tratamiento de EPID-AR son complicados. Por lo tanto, este estudio busca identificar la influencia de los factores de la AR en la FP para poder predecir si la AR progresará a EPID. Los resultados demuestran que la inflamación crónica presente en la AR puede acelerar la fibrosis pulmonar; esto hace que la calidad de vida de los afectados empeora. Se concluye la necesidad de un mejor reconocimiento clínico de esta relación para mejorar el manejo médico y disminuir el impacto de la enfermedad sobre los que se ven afectados.
Palabras clave: Artritis reumatoide, fibrosis pulmonar, enfermedad pulmonar intersticial difusa, EPID-AR, autoinmunidad, inflamación crónica, diagnóstico temprano, tratamiento inmunosupresor, fármacos antifibróticos, tomografía computarizada.
ABSTRACT
Pulmonary fibrosis (PF) is an interstitial disease characterized by scarring of lung tissue, which affects respiratory function. Rheumatoid arthritis (RA) is an autoimmune disease that leads to various pulmonary complications, such as RA-associated diffuse interstitial lung disease (RA-IDPD). Since there has been a lack of study in this field, the diagnosis and treatment of RA-IDPD are complicated. Therefore, this study attempts to identify the influence of RA factors on PF in order to predict whether RA will progress to EPID. The results show that chronic inflammation present in RA can accelerate pulmonary fibrosis, this makes the quality of life of those affected worse. We conclude the¿ need for better clinical recognition of this relationship to improve medical management and decrease the impact of the disease on those affected.
Key words: Rheumatoid arthritis, pulmonary fibrosis, diffuse interstitial lung, disease, AR-IDP, autoimmunity, chronic inflammation, early diagnosis, immunosuppressive treatment, antifibrotic drugs, computed tomography.
La fibrosis pulmonar, es una enfermedad intersticial que causa la cicatrización del tejido pulmonar, con afectación de la capacidad respiratoria de un individuo.
INTRODUCTION
La artritis reumatoide (AR) es una enfermedad autoinmune que afecta, en primer lugar, a las articulaciones, y que puede afectar a otros órganos, como los pulmones, el corazón, los ojos, entre otros. La fibrosis pulmonar, por su parte, es una enfermedad intersticial que causa la cicatrización del tejido pulmonar, con afectación de la capacidad respiratoria de un individuo. Ambas condiciones pueden dar lugar a la enfermedad pulmonar intersticial difusa asociada a artritis reumatoide (EPIDAR), condición que dificulta el diagnóstico y el tratamiento de los pacientes.
Si bien su impacto clínico es grande, la EPIDAR ha sido muy poco estudiada, limitando así la posibilidad de implementar estrategias al momento de diagnosticar la enfermedad. En los distintos artículos médicos, se indica que la AR podría ser uno de los mecanismos que resalten en la cicatrización de la FP y finalmente en la aparición de la EPID-AR, aunque no se sabe bien del todo de qué forma específicamente. Debido a esto, el estudio tiene como objetivo analizar y establecer una relación entre ambas enfermedades, pero también hace una profundización y una exploración en detalle de ambas enfermedades incluyendo el origen, que afecta y como se detecta.
Para todo lo mencionado anteriormente se aplica un estudio cualitativo donde se soporta con la revisión de distintos artículos médicos y entrevistas a médicos profesionales y pacientes que padecen de la EPID-AR. A través de esto se empleará una visión grande de la enfermedad permitiendo entender de una manera más profunda la condición médica.
MARCO CONCEPTUAL
Definición de artritis reumatoide (AR):
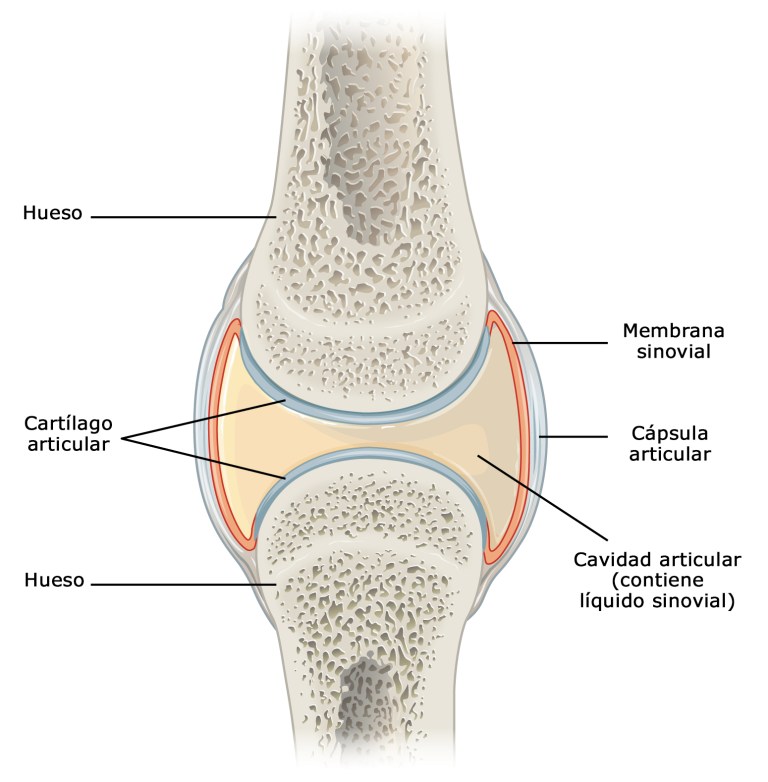
Figura 1. Esquema de una articulación, Mira, 2021
La AR es una enfermedad inflamatoria sistémica que afecta principalmente las membranas sinoviales de las articulaciones (figura 1). Se caracteriza por la inflamación crónica que provoca dolor, hinchazón, rigidez y, a largo plazo, destrucción articular (WHO, 2023). Además de las articulaciones, una vez la AR ataca por error otros tejidos del cuerpo, puede afectar otros órganos como los pulmones, el corazón y los ojos. La evolución de la enfermedad varía entre los pacientes, pudiendo ser episódica o progresiva (WHO, 2023). El lugar donde dos o más huesos se unen se llama articulación (MedlinePlus, 2025), están organizados en los grupos de articulaciones inmóviles, las articulaciones semimóviles y las articulaciones móviles. La membrana sinovial rodea las articulaciones móviles y adentro de esta membrana hay un fluido sinovial que lubrica y nutre el tejido de estas articulaciones, tales como el cartílago (Nucleus Medical Media, 2014). El cartílago articular es una cubierta resbaladiza que se encuentra al final de la articulación, lo que brinda la posibilidad del movimiento de estas.
La artritis es una enfermedad que afecta las articulaciones, y la artritis reumatoide es el segundo tipo más común de esta enfermedad (Nucleus Medical Media, 2014). Las muñecas, manos, pies, tobillos son las partes del cuerpo más afectadas. Y puede afectar órganos como la piel, el corazón, los ojos, los pulmones, los riñones, el sistema nervioso, y el sistema digestivo.
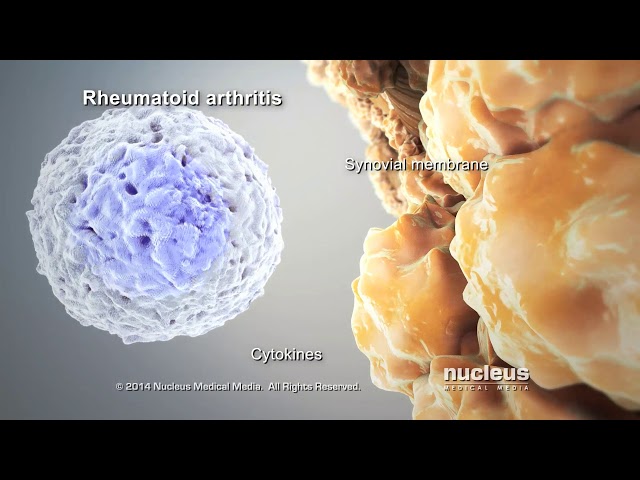
Figura 2. Mecanismo de las células blancas AR, Nucleus Medical Media, 2014
La AR es una enfermedad autoinmune, una condición en la que el sistema inmunológico, que normalmente protege al cuerpo de infecciones, ataca por error los tejidos sanos (Nucleus Medical Media, 2014). Esto ocurre porque el sistema no distingue ente las células propias y agentes externos, generando una respuesta inmune que daña los órganos. En la AR el sistema inmunitario ataca las articulaciones y tejidos de órganos (El mecanismo de acción de la células blancas consiste en reconocer microorganismos anormales mediante receptores específicos, y células como la T y B se activan para destruir las células infectadas por agentes anormales o liberar citoquinas encargadas de la regulación del sistema inmunológico) cuando un individuo padece de la AR, las células blancas de la sangre del sistema inmunitario se mueven hacia la articulación, liberan un químico llamado citoquina (figura 2) (proteínas de señalización que ayudan a controlar la inflamación en el cuerpo, hay citoquinas proinflamatorias), Se produce la activación de los macrófagos (Tipo de gl.bulo blanco que rodea los microorganismos y los destruye), con abundante secreción de citocinas proinflamatorias como IL-1 y NFα (Sánchez, López, Carreño, 2011). Estas citoquinas atacan a las células del fluido sinovial (figura 1) (los fibroblastos sinoviales), estos son un tipo de célula que contribuye a la formación de tejido conectivo y a los condrocitos, células que forman el cartílago articular para que secreten enzimas que degradan los proteoglicanos una molécula que contiene tanto proteína como glucosaminoglicano (un tipo de polisacárido). Los proteoglucanos se encuentran en los cartílagos y en otros tejidos conectivos para mantener la unión de las células y protegerlas frente a agentes externos (Sánchez, López, Carreño, 2011).

Figura 3. Área de la articulación con Pannus, Nucleus Medical Media, 2014
Estos químicos causan que las células sinoviales liberen otras substancias destructivas. Además, hacen que en la membrana sinovial crezcan nuevos vasos sanguíneos y formen un área más gruesa llamada pannus (figura 3), la inflamación hace que haya una acumulación de fluidos y tengan un aspecto de hinchazón. Sin tratamiento el espacio entre las articulaciones se disminuye y ocurre una disminución de movimiento llamado anquilosis que ocasiona la unión de los huesos de la articulación.
En palabras de Qiang, et al (2018) a día de hoy la AR no tiene cura, sin embargo, existen medicamentos que se utilizan para dicha enfermedad. Los antiinflamatorios no esteroideos (AINE), esteroides, DMARD estándar, (“Los DMARD son una familia de medicamentos que impiden que el sistema inmunológico ataque y destruya las articulaciones.” (Eisenberg, 2013)), DMARD biológicos, además de terapia física y ejercicios sin impacto. En casos de AR extremo se hace una artroplastia, (un reemplazo de la articulación), una artrodesis, (consiste en la fusión de la articulación) o una sinovectomía. (Consiste en remover la membrana sinovial).
Causa de la AR:
La causa exacta de la AR no se comprende por completo, pero se sabe que es el resultado de una interacción compleja entre factores genéticos, ambientales e inmunológicos. El sistema inmunológico, encargado de defender al organismo contra infecciones, ataca equivocadamente el tejido articular en personas predispuestas genéticamente. Qiang, et al (2018) expresa que la prevalencia de la AR es de aproximadamente el 1%, siendo una de las enfermedades del tejido conectivo más prevalentes a nivel mundial. La AR puede tener manifestaciones a nivel extraarticular, dentro de las cuales destaca la afectación pulmonar, con una frecuencia de presentación en humanos del 15 hasta el 58% y alrededor del 70% de la población con AR son mujeres.
Patogénesis de la AR
La patogénesis de la artritis reumatoide (AR) se desarrolla en distintas etapas, en las cuales los anticuerpos antiproteínas citrulinadas (ACPA) desempeñan un papel fundamental. Estos anticuerpos, presentes en aproximadamente el 67% de los pacientes, atacan específicamente a las proteínas citrulinadas, contribuyendo al proceso inflamatorio y al daño articular. Según Rheuminfo (2024), el sistema inmunitario, en lugar de emplear mecanismos convencionales de defensa, genera anticuerpos que circulan por el torrente sanguíneo; entre ellos, los anticuerpos péptidos citrulinados anticíclicos (anti-CCP) y los ACPA que tienen la capacidad de atacar estas proteínas, lo que puede provocar daños en diversas articulaciones que las contengan. La producción de ACPA está relacionada con factores genéticos (como HLA-DR y el PTPN22), estas modificaciones son las que dan paso a que el cuerpo presente una reacción inflamatoria. Además, factores ambientales, incluyendo el tabaquismo y agentes infecciosos, pueden generar una respuesta autoinmune en individuos susceptibles. El desarrollo de la artritis reumatoide se divide en las siguientes etapas (figura 4):
Puede comenzar con la generación de ACPA por las prote.nas citrulinadas (MedlinePlus, 202%), influida por factores genéticos y ambientales. En esta etapa suele haber hinchazón de las articulaciones especialmente en el fluido sinovial, sin embargo, no hay daño en los huesos.
Donde los ACPA continúan incrementando su concentración antes de los síntomas articulares. Este proceso incluye la inflamación del sinovio debido al daño articular, además, se daña el cartílago y suele experimentarse dolor.
Con la inflamación sinovial, el daño se experimenta en los huesos puesto que la amortiguación está dañada, debido a esto el hueso se puede dañar, deformar o generar anquilosis.

Tratamiento
El tratamiento se basa en agentes farmacológicos y tiene como objetivo reducir la probabilidad de que la enfermedad progrese. Entre las alternativas más frecuentes se encuentran:
DMARDs convencionales (csDMARDs): Metotrexato, leflunomida y sulfasalazina, que ayudan a reducir la progresión de la enfermedad. El metotrexato, en particular, es esencial y actúa al interferir en la síntesis de folato y la señalización de adenosina. “Asimismo, cuando es utilizado en dosis bajas, tienen un efecto antirreumático e inmunosupresor, que ayuda a reducir los síntomas de la artritis reumatoide o psoriasis grave.” (Costa, 2022)
DMARDs biológicos (bDMARDs): Inhibidores de TNF-α como infliximab y adalimumab, que modulan la actividad inflamatoria en la sinovia. “Estos medicamentos se usan para bloquear la actividad del TNF, una sustancia en el cuerpo que causa inflamación y puede llevar a enfermedades autoinmunes.” (TopDoctors, 2024)
Inhibidores de JAK: Fármacos como tofacitinib y baricitinib que bloquean las vías de señalización intracelulares involucradas en la inflamación. Aunque estos ofrecen resultados prometedores, se requieren más estudios para comprender sus efectos a largo plazo.
Manifestaciones clínicas:
- Los principales síntomas de la AR incluyen:
- Dolor articular y rigidez, especialmente en las manos, muñecas y pies.
- Fatiga.
- Fiebre leve y pérdida de peso.
- Inflamación simétrica (es decir, afecta las mismas articulaciones en ambos lados del cuerpo). A medida que progresa la enfermedad, se pueden presentar deformidades articulares y limitación del movimiento.
Fibrosis Pulmonar
Definición de Fibrosis Pulmonar
La fibrosis pulmonar es una forma de enfermedad intersticial que es caracterizada por la acumulación excesiva de cicatriz en los pulmones, lo cual lleva al engrosamiento y rigidez del tejido pulmonar, esto afecta la capacidad de los pulmones para realizar el respirar como lo hace habitualmente lo que puede generar falta de oxígeno en los individuos (Wylson, Winn, 2009). Las enfermedades pulmonares intersticiales se caracterizan por la acumulación de células inflamatorias en el tejido pulmonar. Este tejido se vuelve rígido o cicatrizado por lo que no puede expandirse a su total capacidad, causando que una menor cantidad de oxígeno llegue a cuerpo.
Factores de Riesgo
La fibrosis pulmonar puede ser provocada por múltiples factores, entre ellos:
Factores ambientales: La exposición prolongada a polvo de sílice, asbesto, metales, entre otros, aumenta el riesgo de desarrollar fibrosis.
Infecciones y enfermedades autoinmunes: La infección por ciertos virus y enfermedades como la artritis reumatoide y la esclerodermia están asociadas con un mayor riesgo de fibrosis pulmonar.
Factores genéticos: Variantes en ciertos genes (como el gen MUC5B) también han sido vinculadas a una mayor susceptibilidad a la fibrosis pulmonar “Se ha estimado que la variante del promotor MUC5B podría representar el 30% del riesgo de desarrollar FPI.” (Ancochea, 2025). Además, el tener la posibilidad de padecer enfermedades como la AR es un factor de riesgo para padecer de esta enfermedad. Esto quiere decir que la asociación genética con la artritis reumatoide brinda la posibilidad de presentar fibrosis pulmonar.
Patogénesis de la Fibrosis Pulmonar
La fibrosis pulmonar sigue un proceso complejo que se ha dividido en varias fases dependiendo del estado en el que se encuentre el pulmón:
Fase de lesión y activación: Puede ser causada por toxinas ambientales, infecciones etc. Los agentes externos pueden invadir y dañar el tejido pulmonar que por lo general es muy sensible, desencadenando una respuesta inflamatoria.
Fase inflamatoria: La inflamación inicial atrae células inmunitarias, incluyendo neutrófilos y macrófagos, que liberan citoquinas y factores de crecimiento fibrótico, que en respuesta puede generar la inflamación y cicatrización del órgano.
Fase de fibrosis: Se produce el engrosamiento y endurecimiento del tejido pulmonar. Esta acumulación de tejido fibroso disminuye la capacidad elástica de los pulmones, y como los pulmones son un órgano que dependen de su factor elástico para cumplir con su función, al afectar negativamente esta particularidad, el individuo no va a poder realizar un intercambio de gases adecuadamente.
Manifestaciones Clínicas
Los síntomas de la fibrosis pulmonar incluyen:
- Dificultad para respirar (disnea), especialmente al realizar actividades físicas.
- Tos seca persistente.
- Fatiga y pérdida de peso.
- Dedos en palillo de tambor (acropaquías) que genera deformidades en los dedos, en fases avanzadas de la enfermedad.
Diagnóstico
El diagnóstico de la fibrosis pulmonar suele realizarse mediante una combinación de pruebas, como:
- Radiografía de tórax y tomografía computarizada de alta resolución (TCAR), para observar el patrón en panal característico de la fibrosis.
- Pruebas de función pulmonar, que ayudan a evaluar la capacidad respiratoria.
- Biopsia pulmonar, en algunos casos, para analizar el tejido y confirmar el diagnóstico.
Opciones de Tratamiento
El tratamiento de la fibrosis pulmonar es limitado y se centra en evitar la progresión de la enfermedad y mejorar la calidad de vida del paciente, esto debido a que a día de hoy no existe una cura para la fibrosis:
Fármacos como pirfenidona y nintedanib que inhiben las citoquinas profibróticas y los factores de crecimiento.
Para aliviar la dificultad respiratoria y mejorar la tolerancia al ejercicio.
En casos avanzados y cuando otros tratamientos no son efectivos, se puede considerar el trasplante pulmonar.
Terapias basadas en la regulación de factores de crecimiento, como agentes como el humo, asbesto, etc, que prometen resultados m.s efectivos en la modulación del proceso fibrótico.
EPID-AR
La AR afecta los pulmones una vez el sistema inmunitario afecta los tejidos del pulmón, asimismo, la reacción a distintos medicamentos puede ser un gran factor de riesgo para padecer de EPID-AR y causar efectos secundarios (infecciones pulmonares) debido a que el sistema inmunitario está debilitado. La AR ha sido la causante de la cicatrización en los alvéolos que contienen oxígeno y los vasos sanguíneos que transportan el oxígeno al resto del cuerpo. Además, pueden formar pequeños bultos en los pulmones llamados nódulos reumatoides “Los nódulos pulmonares por lo general no presentan signos ni síntomas, y no representan un riesgo de cáncer de pulmón. Sin embargo, en algunos casos, un nódulo puede romperse y causar un colapso pulmonar.” (MayoClinic, 2023).
La EPID-AR es una de las manifestaciones más frecuentes estando presente entre el 60% y 80% que padecen de AR. La aparición de síntomas respiratorios suele aparecer durante los primeros 5 años desde que se diagnostica la artritis reumatoide, contraer esta enfermedad suele ser más común en adultos entre los cuarenta y cincuenta años, y puede llegar a afectar diversas partes del pulmón, sin embargo es complejo determinar la prevalencia y la incidencia real de la enfermedad “Las manifestaciones pulmonares están presentes hasta en el 40% de los pacientes, afectando el tejido intersticial, la pleura, la vía aérea y estructuras vasculares.” (MayoClinic, 2023). Sarah Gibbems (2018) habla del tejido intersticial como un tejido con una capa llena de fluidos entrelazados gracias a una red de colágeno. El parénquima pulmonar es el tejido encargado del intercambio gaseoso, una vez la artritis reumatoide afecta este tejido se manifiesta en enfermedades pulmonares intersticiales (“La enfermedad pulmonar intersticial describe un grupo grande de trastornos, la mayoría de los cuales provocan una formación progresiva de cicatrices en el tejido pulmonar.” (MayoClinic, 2024)). Al ser una enfermedad que en varias ocasiones es asintomática, el 60% de los casos han sido encontrados gracias a tomografías de alta resolución, esto debido a que al realizar este tipo de exámenes los doctores encuentran patrones específicos que los llevan a lograr diagnosticar al paciente. Como ya fue mencionado anteriormente es posible que la genética tenga un rol fundamental en el desarrollo de la EPID-AR, se han hecho asociaciones con el cromosoma 6 (“Los seres humanos tienen 22 pares de cromosomas numerados (autosomas) y un par decromosomas sexuales (XX o XY), lo que da un total de 46” (National Human Genome Research Institute, 2024)); este cromosoma tiene un gen del sistema mayor de la histocompatibilidad el cual tiene una función importante en las respuestas del sistema inmunitario.
La enfermedad pulmonar intersticial fibrosante asociada a la artritis reumatoide ha sido un reto para los médicos contemporáneos debido al rango de mortalidad que puede llegar a tener, su falta de investigación y otras complicaciones respiratorias como el hecho de que existan muchos pacientes que no presenten los síntomas de dicha enfermedad, o al momento de diagnosticarlo ya está en una etapa muy adelantada. Asimismo, existe la posibilidad de que, al tratar un paciente con ciertos medicamentos, ocurran otras complicaciones como infecciones o intoxicaciones que pueden llegar a presentarse (medicamentos muy fuertes para el paciente), es por esto que diversos diagnósticos deben ser considerados “infecciones respiratorias tras terapias inmunosupresoras, toxicidad pulmonar inducida por fármacos y cardiopatía isquémica” (National Library of Medicine, 2024). Seg.n la librería nacional de la medicina (2024) algunas de las cosas que se podrían investigar a futuro acerca de la enfermedad pulmonar intersticial fibrosante asociada a artritis son: profundizar en la patogénesis (el proceso por el que una enfermedad se desarrolla) de la EPID-AR y su relación con la patogénesis de otras enfermedades pulmonares intersticiales; mejor comprensión de los fenotipos inflamatorios frente a los fibróticos en la EPIDAR; posibles beneficios de la evaluación histopatológica (estudio de las células) al presentar inflamación o cicatrización; posibles beneficios de la terapia combinada con fármacos antiinflamatorios y anti fibróticos. Llevar a cabo estas investigaciones acerca de la (EPID-AR) es de suma importancia para mejorar la comprensión de esta enfermedad, desarrollar tratamientos más efectivos al momento de diagnosticar a una persona que padezca de esto es decir mejorar el pronóstico y la calidad de vida de los pacientes afectados, considerando el estilo de vida que llevan muchos de estos pacientes (alto costo de intervenciones terapéuticas, medicamentos anti inflamatorios o anti fibróticos), por lo que se vuelve algo necesario encontrar una manera en la que el área de la salud pueda trabajar en conjunto para lograr tener un diagnóstico temprano, y evitar la baja mortalidad de supervivencia que hay con esta enfermedad.
MATERIALES Y MÉTODO
La investigación utiliza un enfoque cualitativo, ya que se centra en explorar y comprender la relación entre la artritis reumatoide (AR) y la enfermedad pulmonar intersticial fibrosante (Fibrosis Pulmonar), abordando los aspectos clínicos y personales que contribuyen al conocimiento sobre esta interacción. Este enfoque es ideal para profundizar en experiencias, percepciones y conocimientos médicos, permitiendo un análisis interpretativo y detallado. Al ser cualitativo este estudio se enfoca en obtener información evidenciada y contextualizada a través de entrevistas, análisis de diferentes artículos y estadísticas. Este enfoque permite comprender la interacción entre ambas enfermedades, su impacto en los pacientes y las perspectivas de los profesionales de la salud.
Se opta por un diseño descriptivo que se centra en las características de un fenómeno en una población, proporcionando imágenes detalladas a través de observación, estudios de caso y entrevistas. La investigación descriptiva consiste en analizar la influencia de la artritis reumatoide en el desarrollo de la fibrosis pulmonar desde un punto de vista clínico y experiencial. El estudio busca entender las características y el impacto de esta relación a partir de tres fuentes principales de información:
Revisión de Evidencia Científica:
Se seleccionarán dos artículos científicos que aborden la relación entre la artritis reumatoide y la fibrosis pulmonar. Los artículos serán analizados para identificar patrones, y hallazgos relevantes que giren en torno al objetivo general de entender la relación entre ambas enfermedades.
Entrevista a un médico neumólogo:
La entrevista se diseñó para obtener información experta sobre el origen, diagnóstico y manejo clínico de la fibrosis pulmonar. El neumólogo brindará una perspectiva profesional sobre una enfermedad en concreto.
Entrevista a un paciente con EPID-AR:
Esta entrevista explora las experiencias personales, la percepción y el impacto que la enfermedad tiene en la vida cotidiana de un paciente. También permite identificar recomendaciones dadas por diferentes profesionales y entender la manifestación de ambas enfermedades.
Se seleccionaron artículos en bases de datos confiables como PubMed o Scopus, considerando la actualidad de la información.
Se empleó un análisis para comparar los hallazgos y contextualizarlos dentro de los objetivos del estudio.
Una vez se realizaron las entrevistas se efectuaron los siguientes pasos:
- Identificación de conceptos clave en los artículos y entrevistas.
- Organización de los datos en grupos relevantes, como manifestaciones clínicas, diagnóstico, tratamiento, y percepción del impacto (tomando en cuenta el objetivo general de la investigación)
- Análisis de las relaciones entre las enfermedades para responder al objetivo general.
El enfoque cualitativo es importante debido a que:
- Permite una comprensión de las experiencias subjetivas del paciente y las perspectivas expertas del médico.
- Es adecuado para explorar fenómenos como la interacción entre dos enfermedades crónicas con diferentes manifestaciones clínicas.
- Facilita el análisis de información que no puede cuantificarse, como el impacto en la vida diaria de un paciente que padece de una enfermedad.
RESULTADOS Y DISCUSIÓN
La artritis reumatoide (AR) y la fibrosis pulmonar (FP) representan dos condiciones médicas que requieren de una investigación compleja debido al impacto significativo que tienen en la calidad de vida de quienes las padecen. La artritis reumatoide es una enfermedad autoinmune que afecta las articulaciones del cuerpo (Lavariega et al., 2023), mientras que la fibrosis pulmonar es una enfermedad intersticial que se caracteriza por la cicatrización de los tejidos sanos del pulmón (Mayo Clinic, 2024). Cuando estas enfermedades coexisten, particularmente en la forma de enfermedad pulmonar intersticial asociada a la artritis reumatoide (EPID-AR), los desafíos de diagnóstico y de tratamiento pueden ampliarse, por lo que entender esta enfermedad puede darle al médico una idea de la progresión que la misma vaya a tener en el individuo, así como entender todas las posibles causas que pudieron haber generado que un paciente padezca de la EPID-AR. De acuerdo con eso, se busca explorar la relación que hay entre ambas enfermedades y la razón por la que estas dos condiciones médicas están conectadas.
La artritis reumatoide (AR)
La artritis reumatoide ha demostrado ser un reto para los médicos actuales debido a su complejidad, y su estrecha relación con otras enfermedades. Esta condición médica está presente entre el 0.3% y 1.2% de la población mundial (Lavariega et al., 2023). La AR también puede tener manifestaciones fuera de las articulaciones afectando órganos como los pulmones, el corazón, los ojos, etc (Shaw et al., 2015). Se caracteriza por la inflamación crónica que provoca dolor, hinchazón, rigidez y, a largo plazo si no hay tratamiento, destrucción articular a través de una condición denominada anquilosis que reduce el movimiento articular completamente debido a la fusión de los huesos (Nucleus Medical Media, 2014).
Las causas exactas de la AR no son completamente conocidas, pero se ha identificado que factores genéticos y ambientales contribuyen a su desarrollo:
En palabras de Qiang, et al (2018) la presencia de ciertos genes, como el HLA-DR4 y HLA-DR1, que aumentan el riesgo de desarrollar AR. “Los antígenos leucocitarios humanos (HLA, por sus siglas en ingl.s) son proteínas que ayudan al sistema inmunitario del cuerpo a diferenciar entre sus propias células y sustancias extrañas y dañinas (Qiang et al., 2018). Estos antígenos son producidos a partir de las instrucciones de genes heredados.” (MedlinePlus, 2025). Se cree que la HLA-DR4 y HLA-DR1 están asociados con las ACPA (anticuerpos contra péptidos citrulinados). Los anticuerpos contra las proteínas propias del individuo han sido detectados en el 67% de los pacientes con artritis reumatoide, esto lo convierte en un factor esencial para detectar la AR y la progresión que va a tener en un paciente (Qiang et al., 2018). La manifestación de los ACPA genera que la enfermedad actúe más agresiva. Los ACPA pueden ser detectados antes de que empiecen los primeros síntomas articulares.
- Tabaquismo o agentes infecciosos. El ambiente en el que un individuo tenga su vida cotidiana puede ser un factor desencadenante de la producción de los ACPA.
- Dolor articular.
- Hinchazón y rigidez, especialmente matutina.
- Deformidades articulares en etapas avanzadas.
- Fatiga, fiebre y pérdida de peso.
Factores de riesgo
- Género femenino (la AR es dos a tres veces más frecuente en mujeres).
- Edad (comúnmente aparece entre los 30 y 50 años).
- Historial familiar de AR.
- Exposición al humo de tabaco y agentes infecciosos.
Se estima que la AR afecta aproximadamente al 1% de la población mundial. Su prevalencia varía entre regiones, siendo más alta en países desarrollados.
Diagnóstico (Soportado con Entrevista a Paciente)
El diagnóstico de AR se basa en:
- Historia clínica y examen físico: Evaluación de articulaciones afectadas y síntomas sistémicos.
- Pruebas de laboratorio: Detección de anticuerpos anti-CCP (altamente específicos) y factor reumatoide.
- Estudios de imagen: Radiografías y resonancias magnéticas para observar daño articular.
Fibrosis Pulmonar (FP)
En concordancia con lo que dijo el doctor y las fuentes investigadas anteriormente, la fibrosis pulmonar es una manifestación médica compleja debido a las múltiples causas que puede tener un paciente para padecer de esto, así como, los múltiples tratamientos a los que puede acudir un doctor debido a la complejidad de esta. Es común que muchas veces los médicos no sepan la causa exacta de la aparición de la enfermedad por los múltiples agentes externos que pueden llevar al pulmón a formar las cicatrices. Suele aparecer en edades más mayores y puede repararse con diferentes medicamentos, tratamientos y terapias que puedan aliviar los síntomas y mejorar la calidad de vida de los pacientes. La fibrosis pulmonar es más común en hombres y la prevalencia es de aproximadamente 0,2-94/100,000 (Orphanet, 2025). Se clasifica en formas idiopáticas (sin causa aparente) y secundarias, como las asociadas a la AR.
El médico entrevistado describe la fibrosis pulmonar como la cicatrización del pulmón; éste funciona como una esponja, cuando se inyecta aire se abre y cuando se saca el aire se contrae, a lo largo que se va cicatrizando pierde la funcionalidad de elasticidad. Esa pérdida de elasticidad se llama fibrosis del pulmón, se comporta igual que un caucho cuando se expande y se contrae, pero la fibrosis es como si el caucho quedara rígido. Esta enfermedad impacta debido a que el pulmón es el órgano por donde entra el oxígeno y a medida que se va cicatrizando no puede suministrar suficiente oxígeno. Esto repercute en el paciente con manifestaciones como tos y ahogo, además todos los órganos dependen del oxígeno debido a que los órganos lo utilizan para producir energía; el oxígeno pasa a la sangre y se transporta a los tejidos y órganos del cuerpo. Esto causa fallas en los órganos especialmente en el corazón que es un órgano que depende del oxígeno. En este momento en Colombia todavía no hay una estimación porque hasta ahora se están creando las bases de datos para estimar la prevalencia, pero a nivel mundial. La fibrosis pulmonar idiopática tiene una prevalencia estimada de 13 a 20 casos por cada 100.000 personas en todo el mundo. En Estados Unidos, aproximadamente 100.000 personas se ven afectadas y cada año se diagnostican entre 30.000 y 40.000 casos nuevos según la literatura médica. La enfermedad es más común en hombres que en mujeres y suele presentar síntomas más agresivos en ellos, siendo los principales factores de riesgo:
- Factores ambientales: Exposición a polvo, químicos tóxicos y humo.
- Enfermedades autoinmunes: Como la AR, esclerodermia entre otros.
- Medicamentos y terapias: Algunos quimioterápicos que se utilicen para alguna enfermedad autoinmune y radioterapia.
- Idiopática: Sin causa conocida
Enlazando con las ideas del médico, hay una gran variedad de causas de fibrosis del pulmón. La primera de estas puede ser las distintas enfermedades reumatológicas (autoinmunes) como lo es la artritis reumatoide, la esclerodermia, o el lupus eritematoso sistémico. Hay otras causas como individuos que han recibido irradiaciones (proceso en el cual se hace uso de radiación para destruir células cancerosas y reducir tumores) porque daña las células de los pulmones, lo que provoca cicatrización y engrosamiento del tejido. También existen las causas exposicionales como los pacientes que han estado en contacto con asbesto (un grupo de minerales fibrosos), carbón los cuales pueden fibrosar el pulmón. Asimismo, existe la fibrosis pulmonar idiopática y esta fibrosis pulmonar implica que nunca se llegó a concretar la causa de porque el paciente llegó a esa cicatrización. Existen individuos que son alérgicos al excremento de las palomas y producen por un moho que tienen las palomas una reacción exagerada de inflamación del pulmón, debido a esta inflamación ocurre la cicatrización, esto tiene el nombre de neumonitis de hipersensibilidad. En conclusión, las tres grandes causas son las exposiciones, causas autoinmunes, y causas idiopáticas.
En relación con lo que dijo el doctor y las revistas médicas, inicialmente el paciente presenta ahogo que se aumenta cuando hace actividad física, puede ocurrir que cuando el paciente está en reposo no presenta ningún síntoma, pero cuando hace alguna actividad física como subir escaleras, caminar, empieza la sensación de fatiga. Los pacientes con sospecha de tener fibrosis del pulmón presentan tos de característica seca no produce flemas.
La fibrosis pulmonar, afecta entre 13-20 personas por cada 100,000. La prevalencia aumenta significativamente en pacientes con enfermedades autoinmunes como la AR. Al momento de evaluar la enfermedad el médico puede realizar las siguientes pruebas:
Pruebas de función pulmonar: Evalúan la capacidad respiratoria (figura 6).
Imágenes de alta resolución: Como tomografía computarizada (TC) para identificar patrón de cicatrices (figura 7).
Una vez el doctor revisa los síntomas del paciente (tos seca, disnea, etc.) este pide una radiografía (figura 5), una espirometría (figura 10), y en algunos casos un examen llamado “gases arteriales” (figura 13) para determinar las causas. Si en las radiografías se empiezan a ver unas “líneas” (figura 6), se inician las sospechas, por lo que es fundamental solicitar una tomografía o tac de tórax (figura 7). Respectivamente la espirometría muestra la capacidad del pulmón espirando e inspirando (figura 10) en un paciente con fibrosis del pulmón, las capacidades del pulmón son bajas (figura 12) considerando que este está cicatrizado y no se puede expandir de la misma manera, a esto se le denomina patrón restrictivo; en cuanto a los gases arteriales (examen en el que se ve como está el oxígeno), cuando un paciente tiene fibrosis del pulmón el examen muestra como el oxígeno empieza a presentar niveles más bajos de lo normal (figura 12). Finalmente se puede complementar con un examen llamado “caminata de seis minutos”, en este el paciente se pone a caminar en una pista durante seis minutos con un oxímetro de pulso, acá los pacientes suelen presentar las principales características de la fibrosis pulmonar y este se empieza a ahogar o hace disnea, cuando presenta estos síntomas, la oxigenación, la cual se mide con un examen que se llama saturación (con el oxímetro de pulso) muestra que se empieza a bajar la saturación. Si el paciente presenta factores de riesgo, como trabajar en minas o tener enfermedades autoinmunes, se cruza esa información y ahí es donde se llega la sospecha inicial de fibrosis pulmonar.
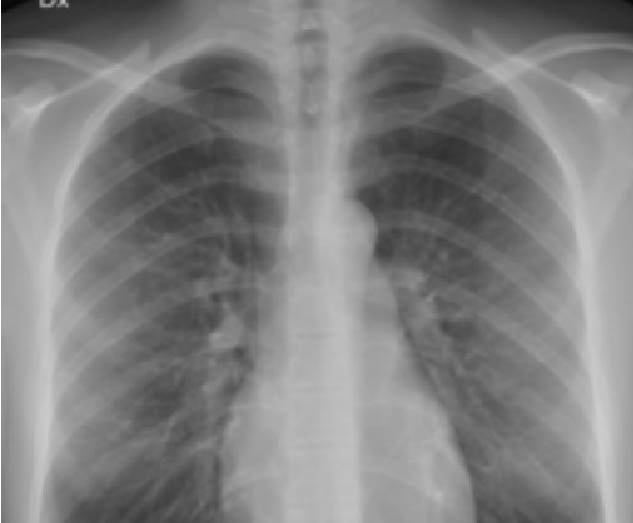
Figura 5: Radiografía de Pulmón Sano
Radiografía de Tórax (Normal)
La primera radiografía de tórax muestra una radiografía que es normal (figura 5)
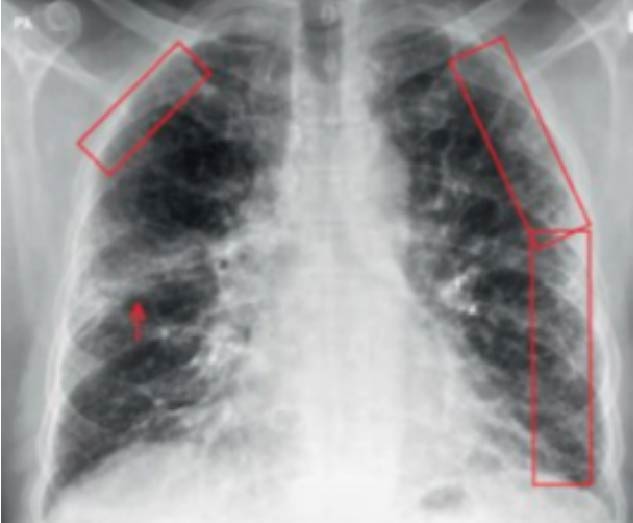
Figura 6: Radiografía de Pulmón con Fibrosis
Radiografía de Tórax (Fibrosis Pulmonar)
La segunda es una radiografía de tórax donde empiezan a salir las “líneas” blancas (circuladas en rojo). Estas líneas son llamadas intersticio por eso la fibrosis pulmonar está vinculada a las enfermedades intersticiales. (figura 6)
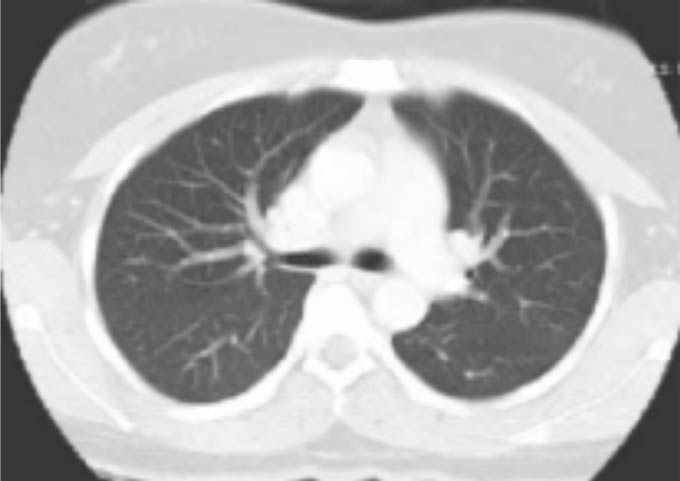
Figura 7: TAC de tórax de Pulmón Sano
La primera es una tomografía normal, se ve un color negro normal con líneas blancas que son las arterias, y el centro es el corazón. (figura 7)

Figura 8: TAC de tórax de Pulmón con fibrosis
El pulmón se ve con muchas más líneas blancas, huecos, por lo que tiene un aspecto más cicatrizado, eso es una enfermedad intersticial o fibrosis del pulmón. (figura 8)

Figura 9: TAC de tórax de Pulmón con Fibrosis en etapas finales
Fase ya avanzada de la fibrosis del pulmón llamado panal de abejas, presenta muchos más huecos y tiene una forma parecida a la de un panal de abejas. (figura 9)
Figura 10: Espirometría
El paciente debe inspirar (tomar aire/curva abajo del eje x) y espirar (sacar aire/curva arriba del eje x) para determinar la capacidad del pulmón. y (figura 10)
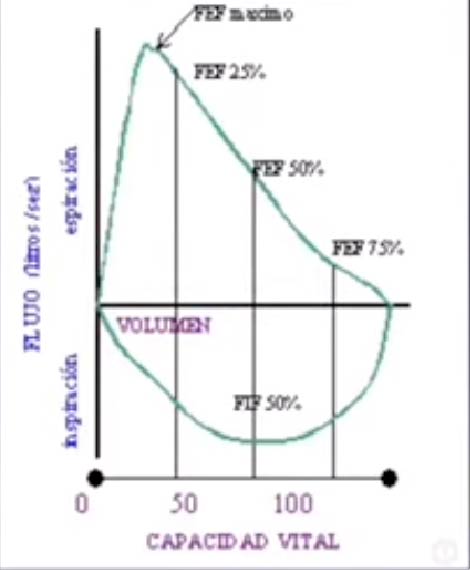
Figura 11: Flujo de Pulmón normal en espirometría
El paciente inspira y espira con fuerza para medir la capacidad del pulmón. Esta espirometría es normal y muestra un flujo del pulmón normal. (figura 11)
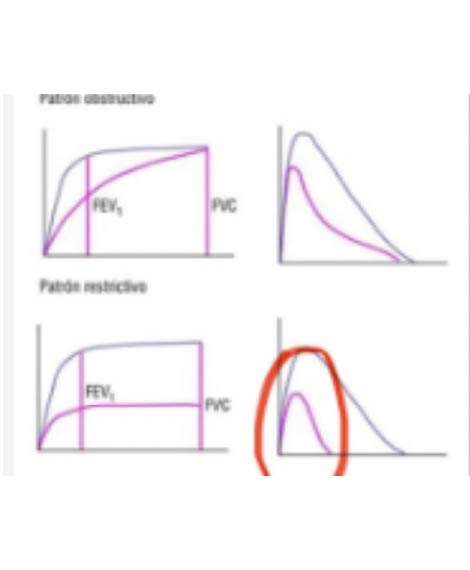
Figura 12: Espirometría con fibrosis
La curva negra muestra la fase de espiración normal, en un patrón de fibrosis llamado patrón restrictivo o restricción del pulmón, y muestra una curva más reducida. (figura 12)
Cuando el paciente tiene el cuadro clínico de ahogo o disnea de ejercicio, tos seca, artritis, los resultados de la radiografía muestran las líneas blancas (figura 6), se confirma con un TAC y muestra un resultado positivo para fibrosis del pulmón, se le hace le espirometría y muestra la curva reducida (figura 12), el doctor dice que tiene un patrón restrictivo que se suma al TAC, a la clínica del paciente y los antecedentes. En ese punto el doctor puede decir que tiene una enfermedad intersticial en relación con fibrosis pulmonar.
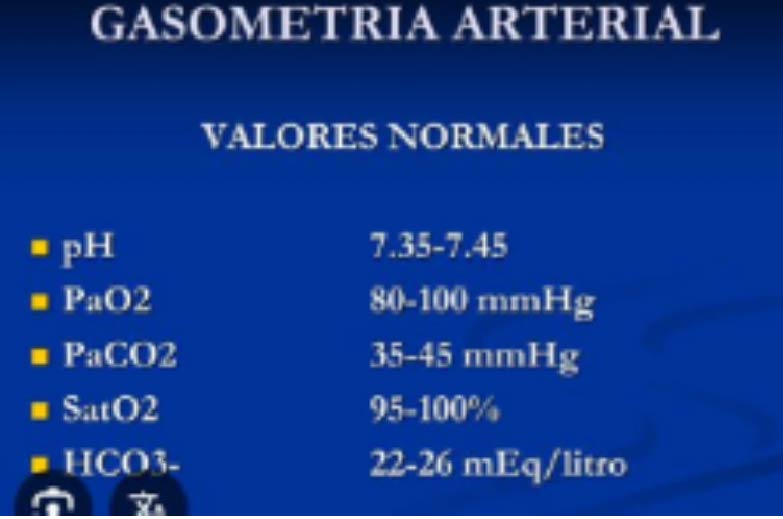
Figura 13: Valores normales de gases arteriales
Los gases arteriales se reportan en una tira de papel, la presión arterial de oxígeno (PaO2) es una medida de la cantidad de oxígeno disuelto en la sangre (figura 13). Se trata de un indicador clínico que se utiliza para evaluar la eficacia con la que los pulmones transportan oxígeno a la sangre. La PaO2 se mide en milímetros de mercurio (mmHg). Los resultados que se ven en la imagen de PaO2 son resultados normales a nivel del mar, en ciudades altas como Bogotá la PaO2 es de 60mmHg aproximadamente. Ese oxígeno en los gases de la enfermedad fibrosis pulmonar muestra niveles inferiores a 60.
Relación entre AR y FP: Enfermedad Pulmonar Intersticial Asociada a AR (EPIDAR)
La EPID-AR ocurre cuando los anticuerpos característicos de la AR, como los ACPA ya mencionados anteriormente, que pueden ocasionar que la manifestación clínica AR actúe de una manera más agresiva, dañan los tejidos pulmonares. Estudios sugieren que la inflamación crónica desencadenada por la AR puede extenderse a los pulmones, causando fibrosis.
De igual manera, muchas investigaciones han llegado a la conclusión de que a pesar de que según muchas investigaciones la AR se presente antes que la fibrosis pulmonar, la relación que la AR tiene con los ACPA puede ser una posible explicación de la inflamación inicial de los pulmones a una etapa temprana de la enfermedad reumatoide.
Se estima que hasta el 30% de los pacientes con AR desarrollan EPID, aunque en la mayoría de los casos es subclínica, es decir, no hay síntomas evidentes que puedan confirmar si un paciente padece de esta condición médica.
En aproximadamente un 20% de los casos, los síntomas pulmonares pueden preceder a los articulares, esto apoya la idea ya mencionada anteriormente que sostiene que los síntomas de la enfermedad reumatoide preceden a los primeros síntomas respiratorios. En el caso de los pacientes que presenten los síntomas pulmonares primero esto refuerza la hipótesis de que la AR podría originarse en el tejido pulmonar. Adicionalmente, pacientes con AR que presentan EPID tienen una progresión más rápida de la enfermedad pulmonar en comparación con aquellos sin esta complicación, lo que subraya la importancia de la detección temprana y lo importante que es entender esta enfermedad.
- Disnea progresiva.
- Tos seca crónica.
- Fatiga severa.
- Dolor torácico en etapas avanzadas.
- Limitación funcional progresiva.
- Historial médico: Identificar la coexistencia de AR y síntomas respiratorios.
- Estudios de imagen: TC para detectar fibrosis pulmonar. La presencia de patrón en «panal de abejas» es característica en etapas avanzadas.
- Pruebas inmunológicas: Detección de altos niveles de anti-CCP y factor reumatoide.
- Pruebas funcionales: Deterioro en la capacidad vital forzada (CVF) y la capacidad de difusión pulmonar del monóxido de carbono (DLCO) son indicativos clave de EPID-AR.
- Tratamientos disponibles (Se soportará con entrevista al paciente).
- Inmunosupresores.
- Fármacos anti fibróticos.
- Oxigenoterapia: Indicada en etapas avanzadas.
- Rehabilitación pulmonar: Mejora la tolerancia al ejercicio y la calidad de vida del paciente.
- Seguimiento integral: Monitoreo periódico con pruebas funcionales y de imagen para evaluar la progresión de la enfermedad y ajustar el tratamiento.
La conexión entre la AR y la FP destaca la importancia de un enfoque integral en el manejo de ambas enfermedades. Identificar tempranamente la EPID en pacientes con AR puede reducir la mortalidad y mejorar la calidad de vida. Futuros estudios deben centrarse en tratamientos dirigidos tanto a la inflamación como a la fibrosis, ofreciendo nuevas esperanzas para quienes enfrentan esta desafiante combinación de enfermedades. También es crucial promover la educación de los pacientes para que comprendan la naturaleza de su enfermedad y la importancia del seguimiento médico continuo.
CONCLUSIONES
En conclusión, la relación entre la artritis reumatoide (AR) y la fibrosis pulmonar (FP) es un campo de estudio complejo y relevante dentro de la medicina, ya que ambas enfermedades pueden coexistir en forma de enfermedad pulmonar intersticial asociada a la artritis reumatoide (EPID-AR).
La AR es una enfermedad autoinmune que afecta principalmente a las articulaciones, pero también puede generar manifestaciones extraarticulares, entre las cuales se encuentra la afectación al pulmón. La fibrosis pulmonar, es una condición progresiva caracterizada por la cicatrización del tejido pulmonar, lo que conlleva a una disminución en la capacidad respiratoria y en la calidad de vida del paciente. Se ha demostrado que la AR y la FP comparten factores de riesgo, mecanismos inflamatorios y manifestaciones clínicas en las que se pueden relacionar, esto hace que su diagnóstico y tratamiento sean más complejos.
Se identificó que los anticuerpos anti-CCP desempeñan un papel clave en la progresión de la EPID-AR, lo que podría ayudar en la detección temprana de la enfermedad pulmonar en pacientes con AR. Además, se destacó que, en algunos casos, los síntomas pulmonares pueden preceder a los síntomas articulares, lo que puede crear una posible conexión entre ambas patologías.
Desde el punto de vista clínico, la detección temprana de la EPID-AR es fundamental para mejorar el pronóstico de los pacientes. Métodos como la radiografías y TACS, las pruebas de función pulmonar y la espirometría permiten identificar la afectación pulmonar en estados iniciales. Sin embargo, debido a que la enfermedad puede manifestarse diferente en cada individuo y en algunas ocasiones hay una falta de síntomas evidentes en algunos pacientes, es importante que los médicos mantengan una vigilancia constante en individuos con AR para detectar cualquier signo de síntoma pulmonar.
La investigación en este campo continúa siendo de suma importancia, ya que comprender mejor los mecanismos que vinculan la AR con la fibrosis pulmonar permitirá desarrollar monitoreos más efectivos y personalizados.
Finalmente, esta investigación resalta la necesidad de continuar explorando la relación entre la AR y la FP para proporcionar un abordaje más amplio en la atención de los pacientes. La detección temprana, el monitoreo continuo y el desarrollo de nuevos tratamientos son aspectos clave para mejorar el pronóstico y la calidad de vida de quienes padecen estas enfermedades.
REFERENCIAS
Julio A, Pulmonar, A. en F. (n.d.). MUC5B Y FPI. Avances en Fibrosis Pulmonar. https://www.avancesenfibrosispulmona r.com/medicina/actualizacion_cientifica _epidnews_MUC5B_FPI#:~:text=La%2 0MUC5B%20y%20su%20la,y%2021% 2C8%2C%20respectivamente.
Shaw, M., Collins, B. F., Ho, L. A., & Raghu, G. (2015, February 28). Rheumatoid arthritis-associated lung disease. European Respiratory Review. https://publications.ersnet.org/content/e rrev/24/135/1#s3
Óscar, S Bloqueo co-estimulatorio de células T como tratamiento de la artritis reumatoide. Medicina y Salud Pública. (n.d.). https://medicinaysaludpublica.com/noticias/reumatologia/bloqueo-coestimulatorio- de-celulas-t-comotratamiento- de-la artritisreumatoide/ 14077
World Health Organization. (n.d.). Artritis Reumatoide. World Health Organization. https://www.who.int/es/news-room/factsheets/ detail/rheumatoidarthritis#:~: text=En%202019%20hab% C3%ADa%20en%20el,y%20los%20co dos%20(3).
Sánchez-Ram.n, S., López-Longo, F. J., & Carreño, L. (2011, March 1). Interleucinas en la Fisiopatología de la artritis Reumatoide: M.s All. de las citocinas proinflamatorias. Reumatolog.a Clínica. https://www.reumatologiaclinica.org/esinterleucinas fisiopatologia-artritisreumatoide- mas-articulo- S1699258X11000222
Miguel-Lavariega, D., Elizararr.s-Rivas, J., Villarreal-R.os, E., Balti.rrez-Hoyos, R., Velasco-Tob.n, U., Vargas-Daza, E. R., & Galicia-Rodríguez, L. (2023, September 4). Epidemiological profile of rheumatoid arthritis. Revista medica del Instituto Mexicano del Seguro Social. https://pmc.ncbi.nlm.nih.gov/articles/P MC10599789/#sec12
Olivares Martínez, E., Hernández Ramírez,D. F., Núñez-Álvarez, C. A., & Cabiedes, J. (2010, January 1). Proteínas citrulinadas en artritis reumatoide. Reumatología Clínica. https://www.reumatologiaclinica.org/esproteinas- citrulinadas-artritisreumatoide- articulo- S1699258X09002447
U.S. National Library of Medicine. (n.d.). La Estructura de una articulación: Medlineplus Enciclopedia Médica Illustración. MedlinePlus. https://medlineplus.gov/spanish/ency/e sp_imagepages/19399.htm
Medical Media, N. (n.d.). Rheumatoid Arthritis Animation. YouTube. https://youtu.be/Yc- 9dfem3lM?si=6szWWgt7lPN3L-mm
Guo, Q., Wang, Y., Xu, D., Nossent, J., Pavlos, N. J., & Xu, J. (2018, April 27). Rheumatoid arthritis: Pathological mechanisms and modern pharmacologic therapies. Nature News. https://www.nature.com/articles/s41413 -018-0016-9#article-info
P., Á. U. (2015, May 1). Fibrosis Pulmonar Idiopática. Revista Médica Clínica Las Condes. https://www.elsevier.es/esrevista- revista-medica-clinica-lascondes- 202-articulo-fibrosis-pulmonaridiopatica- S0716864015000644
Mayo Foundation for Medical Education and Research. (2024, May 15). Fibrosis Pulmonar. Mayo Clinic. https://www.mayoclinic.org/es/diseases -conditions/pulmonaryfibrosis/ symptoms-causes/syc- 20353690#:~:text=La%20fibrosis%20p ulmonar%20es%20la,causa%20de%2 0la%20fibrosis%20pulmonar.
MedlinePlus. (n.d.). Idiopathic pulmonary fibrosis: Medlineplus Genetics. Idiopathic pulmonary fibrosis. https://medlineplus.gov/genetics/conditi on/idiopathic-pulmonary-fibrosis/
M;, L.-R. F. C.-M. (n.d.). Idiopathic pulmonary fibrosis. Medicina clinica. https://pubmed.ncbi.nlm.nih.gov/35659 420/
Zisman DA;Keane MP;Belperio JA;Strieter RM;Lynch JP; (n.d.). Pulmonary fibrosis. Methods in molecular medicine. https://pubmed.ncbi.nlm.nih.gov/16130 230/
Lederer, D. J., & Mart.nez, F. J.-. (n.d.). Idiopathic pulmonary fibrosis | New England Journal of Medicine. Idiopathic Pulmonary Fibrosis. https://www.nejm.org/doi/full/10.1056/N EJMra1705751
Wilson, M. S., & Wynn, T. A. (2009, January 7). Pulmonary fibrosis: Pathogenesis, etiology and regulation. Nature News. https://www.nature.com/articles/mi2008 85#Abs1
Pulmonary fibrosis associated with rheumatoid arthritis: From pathophysiology to treatment strategies: Expert review of respiratory medicine: Vol 16, no 5. (n.d.). https://www.tandfonline.com/doi/abs/10 .1080/17476348.2022.2089116
U.S. National Library of Medicine. (n.d.). Prueba de anticuerpos Antip.ptido C.clico citrulinado (anti-CCP): Prueba de Laboratorio de Medlineplus. MedlinePlus. https://medlineplus.gov/spanish/prueba s-de-laboratorio/prueba-deanticuerpos- antipeptido-ciclicocitrulinado- anti-ccp/
